Τα τελευταία 60 χρόνια, η θεραπεία των ασθενών με μείζονα καταθλιπτική διαταραχή (ΜΚΔ) έχει εξελιχθεί σημαντικά. Υπάρχουν πλέον πολλές θεραπευτικές στρατηγικές και θεραπείες με διαφορετικούς μηχανισμούς δράσης η καθεμία. Υπάρχουν διαφορετικές θεραπευτικές στρατηγικές που σε περίπτωση ανεπαρκούς απάντησης στα αντικαταθλιπτικά προσφέρουν τη δυνατότητα εξατομίκευσης της θεραπείας.
Η εξέλιξη των στρατηγικών θεραπείας στη ΜΚΔ συζητήθηκε σε επιστημονική συνάντηση επιχορηγούμενη από τη Lundbeck στα πλαίσια του διαδικτυακού συνεδρίου AsCNP 2021.
Οι θεραπευτικοί στόχοι της ΜΚΔ έχουν αλλάξει αρκετά τις τελευταίες δεκαετίες, εξήγησε ο καθηγητής Fagiolini, από το Πανεπιστήμιο της Σιένα της Ιταλίας, κατά τη διάρκεια αυτής της συνεδρίας στο AsCNP 2021. Πριν από πενήντα χρόνια, ο στόχος της θεραπείας ήταν απλώς η επίτευξη απάντησης ή μείωσης κατά 50% των συμπτωμάτων σύμφωνα με συγκεκριμένες κλίμακες. Καθώς έγιναν διαθέσιμες καλύτερες θεραπείες, κατέστη δυνατή και η ύφεση των συμπτωμάτων. Τώρα, έχουμε προχωρήσει παραπέρα, οι κλινικοί ιατροί εξακολουθούν να θέλουν απάντηση και ύφεση, αλλά ο κύριος στόχος είναι να επιτευχθεί πλήρης λειτουργική αποκατάσταση, όπου ουσιαστικά απουσιάζουν τα συμπτώματα και ο ασθενής επιστρέφει στην προ της νόσου λειτουργική του κατάσταση. 1
Πλέον ο κύριος θεραπευτικός στόχος στην κατάθλιψη είναι η επίτευξη της λειτουργικής αποκατάστασης
Συμβαδίζουν οι θεραπευτικές επιλογές με τους θεραπευτικούς στόχους στην κατάθλιψη;
Η θεραπεία της κατάθλιψης έχει επίσης εξελιχθεί σημαντικά τα τελευταία 60 χρόνια, εξήγησε ο καθηγητής Philip Gorwood, από το Πανεπιστήμιο του Παρισιού της Γαλλίας. Από τα τρικυκλικά αντικαταθλιπτικά που ήταν αρχικά διαθέσιμα στη δεκαετία του 1950, προχωρήσαμε στα SSRI και τα SNRI που έγιναν διαθέσιμα τις δεκαετίες του 1980 και του 1990, έως τους παράγοντες με πολυτροπικούς μηχανισμούς δράσης, που έχουμε τώρα διαθέσιμους.
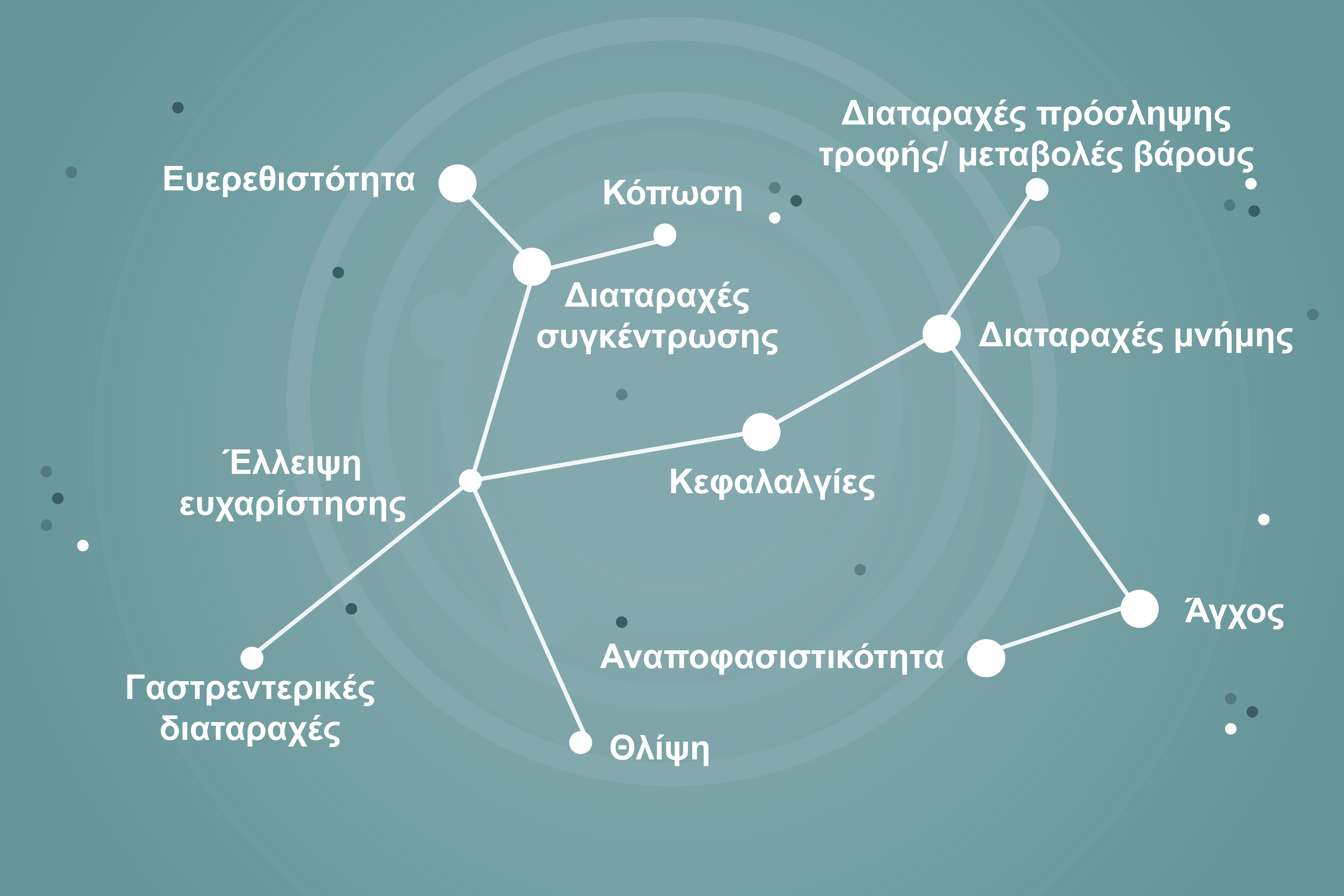
Ακόμη και με τις παρούσες θεραπείες, ωστόσο, οι ασθενείς με ΜΚΔ εξακολουθούν να παρουσιάζουν προβλήματα λόγω έκπτωσης της ποιότητας ζωής τους (QoL) και της λειτουργικότητάς τους. Μελέτη παρατήρησης 1297 ασθενών με ΜΚΔ έδειξε ότι μόνο το 34% των ασθενών που έλαβαν θεραπεία με SSRI/SNRI πέτυχαν λειτουργική αποκατάσταση μετά από 16 εβδομάδες θεραπείας. 2
Ένα σημαντικό στοιχείο που πρέπει να λαμβάνεται υπόψη κατά την επιλογή φαρμάκου για την ΜΚΔ είναι ότι η κατάθλιψη αντιμετωπίζεται δυσκολότερα με την πάροδο του χρόνου νόσησης3. Όσο μεγαλύτερης διάρκειας και πιο συχνά είναι τα επεισόδια, τόσο μικρότερη είναι η πιθανότητα απάντησης, εξήγησε ο καθηγητής Gorwood. Επιπλέον, η ικανοποιητική απάντηση σε επόμενες θεραπευτικές επιλογές, μπορεί να μην επιτευχθεί με την αλλαγή της θεραπείας. Στη μελέτη STAR*D, λιγότεροι από 1 στους 5 ασθενείς απάντησαν στην τρίτη σε σειρά θεραπεία, 3 υπογραμμίζοντας τη σημασία της εύρεσης της καταλληλότερης θεραπείας όσο το δυνατόν γρηγορότερα.
Η θεραπεία της ΜΚΔ γίνεται δυσκολότερη με την πάροδο του χρόνου νόσησης
Μπορεί η προσθήκη αντιψυχωσικών να βελτιώσει την εξατομίκευση της θεραπείας;
Η προσθήκη αντιψυχωσικού (ΑΨ) είναι μια θεραπευτική προσέγγιση για τους ασθενείς με ανεπαρκή απάντηση στην αντικαταθλιπτική αγωγή. Τα άτυπα AΨ είναι μια ετερογενής ομάδα παραγόντων που έχουν πολύπλοκη φαρμακολογία, δεσμεύονται σε υποδοχείς ντοπαμίνης και σεροτονίνης και αλληλεπιδρούν με νοραδρενεργικές, ισταμινεργικές και χολινεργικές οδούς, εξήγησε ο καθηγητής Fagiolini. 4 Κανένα άτυπο ΑΨ δεν έχει ίδια δράση στους υποδοχείς με ένα άλλο, προσφέροντας τη δυνατότητα να ταιριάξει το προφίλ πρόσδεσης υποδοχέων ενός παράγοντα με το κλινικό προφίλ των ασθενών. 4
Άλλες επιλογές στην περίπτωση ανεπαρκούς ανταπόκρισης στην αρχική αντικαταθλιπτική αγωγή είναι η βελτιστοποίηση της αρχικής προσέγγισης (με την εξασφάλιση επαρκούς δόσης και τιτλοποίησης της θεραπείας), η μετάβαση σε άλλο αντικαταθλιπτικό και ο συνδυασμός αντικαταθλιπτικών σκευασμάτων. Άλλες προσεγγίσεις περιλαμβάνουν την προσθήκη λιθίου, βενζοδιαζεπίνης ή ψυχοθεραπείας. Κάθε μία από αυτές τις στρατηγικές έχει ληφθεί υπόψη σε διαφορετικές κατευθυντήριες οδηγίες. 5─8
Η θεραπεία της ανηδονίας στη ΜΚΔ οδηγεί στη βελτίωση και των άλλων συμπτωμάτων κατάθλιψης
Ένας σημαντικός παράγοντας για τη βελτίωση της ποιότητας ζωής και της λειτουργικότητας σε ασθενείς με ΜΚΔ είναι η θεραπεία της ανηδονίας. 9─11 Η ανηδονία είναι ένα βασικό σύμπτωμα της ΜΚΔ, 12,13 και όταν εμφανίζεται, είναι δύσκολο να αντιμετωπισθούν άλλα συμπτώματα της ΜΚΔ,11 εξήγησε ο καθηγητής Fagiolini. Η παρουσία της ανηδονίας σχετίζεται με υψηλότερα ποσοστά κοινωνικής απόσυρσης, κοινωνικής έκπτωσης, αντίδρασης του συναισθήματος, εμμονών σε γεγονότα του παρελθόντος και μεταβλητότητας της διάθεσης μέσα στην ημέρα. 9
Η παρουσία ανηδονίας είναι επίσης αρνητικός προγνωστικός παράγοντας του χρόνου ύφεσης και αποκατάστασης για τους ασθενείς με ΜΚΔ που λαμβάνουν αντικαταθλιπτικά. Σε μελέτη διάρκειας ενός έτους, σε ασθενείς με ΜΚΔ που ελάμβαναν αντικαταθλιπτική αγωγή, ο χρόνος που χρειάστηκε για την επίτευξη της ύφεσης και της αποκατάστασης ήταν μεγαλύτερος σε ασθενείς με υψηλή βαθμολογία στο λήμμα της ανηδονίας συγκριτικά με ασθενείς με χαμηλή βαθμολογία στο λήμμα της ανηδονίας κατά την έναρξη της μελέτης - 316 ημέρες συγκριτικά με 128 για την επίτευξη της ύφεσης και 624 συγκριτικά με 255 ημέρες για την επίτευξη της αποκατάστασης .10
Η βελτίωση της ανηδονίας είναι επομένως ένας σημαντικός παράγοντας που πρέπει να λαμβάνεται υπόψη κατά τη θεραπεία ασθενών με κατάθλιψη.
Το παρόν συμπόσιο επιχορηγήθηκε από τη Lundbeck